1. 서 론
현재 치과용 임플란트에는 티타늄 계열의 합금이 주로 사용되고 있는 데, 티타늄 계열의 합금소재는 기계적 물성이 우수하고 가공이 용이한 반면에 생체 활성이 낮은 단점을 가지고 있다. 이에 따라 최근에는 생체 적합성 뿐만 아니라 기계적 물성과 심미성이 우수한 지르코니아 세라믹 소재가 치괴용 임플란트 소재로 주목 받고 있다. 지르코니아 세라믹 소재는 내식성, 내마모성, 화학적 안정성 등이 뛰어날 뿐 만 아니라 광 투과율 및 생체 적합성이 우수하고, 치아와 유사한 색상을 띠고 있어 보철용 크라운과 치주대로 널리 사용되고 있으며, 지주대와 고정체가 일체화된 올세라믹 임플란트 소재로의 활용도 점차 확대되고 있다.1-3)
지르코니아 세라믹 중에서도 3 mol%의 이트리아가 고용된 정방정상 안정화 지르코니아(3 mol% yttria stabilized tetragonal zirconia polycrystals, 이하 3Y-TZP라 칭함)는 파괴인성 등 기계적 성질이 탁월하면서도 높은 굴절률 및 광 투과율로 인하여 심미성도 매우 우수한 소재로 알려져 있다.4,5) 또한 현재 3 또는 4가지 형상의 부품을 조립하여 사용하는 티타늄계 임플란트와는 달리, 지르코니아 세라믹스는 몸체 및 상부 구조체를 하나로 만든 단일형 임플란트 제작이 가능하다는 장점을 가지고 있다.6) 한편, 지르코니아 세라믹 임플란트의 경우 티타늄 소재에 비하여 파괴인성이 낮은 단점을 가지고 있으며, 이에 따라 지르코니아 임플란트의 기계적 물성은 제작 공정 후 존재하는 내외부 결함의 양이나 형태에 매우 민감하게 된다. 그러므로 지르코니아계 임플란트를 제작할 때에는 시술 후, 인체 내에서 장기간 기계적 물성을 유지하고, 생체 기능이 발현될 수 있도록 내부 및 표면 결함생성을 최소화하는 동시에 생체활성을 보유하게 하는 표면개질 공정이 요구된다.
일반적으로 인체 내 식립된 임플란트가 수술 후 파절없이 장기간 기능을 유지하기 위해서는 새로운 골형성 및 기존 뼈와의 직접적인 결합이 이루어져야 하는데, 이러한 결과를 얻기 위해서는 임플란트의 표면 특성을 제어하는 것이 매우 중요하다.7) 이를 위하여 지르코니아계 임플란트에서도 성형 및 소결 공정으로 제작한 후, 티타늄 임플란트와 유사하게 표면 처리 및 가공 공정을 거치고 있는데, 이 과정에서 표면 결함이 다수 발생하여 기계적 물성을 떨어뜨리고, 결과적으로 임플란트 시술에 대한 실패율도 증가시키는 것으로 알려져 있다.8-10) 최근에 지르코니아 임플란트의 골 유착성을 높이기 위한 방법으로 생체활성도를 높이기 위한 표면개질 공정이 많이 사용되고 있는데, 이 과정에서 표면 거칠기를 높이는 방법과 표면 생체활성도를 높이는 방법이 주로 제품에 적용되고 있다.11-13) 특히, 지르코니아 세라믹스와 같이 기계적 물성과 생체적합성이 탁월한 세라믹스의 경우, 소재 표면이 생체 불활성이어서 생체활성으로 개질하기 위한 방법이 널리 연구되고 있다.14,15)
지르코니아 표면 거칠기를 높이는 방법으로는 표면에 알루미나로 샌드블라스트 처리하거나 표면을 아크릴 산으로 부식시켜 표면 조도를 증가시키는 방법이 사용되고 있다.16,17) 그러나 이러한 방법은 재료 표면에 미세 균열을 발생시켜 파절 강도 등 기계적 물성을 약화시키거나 상 안정성 감소에 따른 저온 열화 현상을 촉진시켜 표면 파단에 의한 수술 실패를 가져올 수 있다.18) 따라서 지르코니아 골 유착 성능을 개선시키기 위해서는 표면 거칠기를 높이거나 생체 활성이 우수한 물질로 표면을 개질하는 것이 가장 중요한데, 최근에는 매끄러운 지르코니아 표면에 소결 과정 중 다공성 조직을 만들거나 소결 후 거친 표면을 갖도록 하는 코팅법이 개발되고 있다.11-13) 신생골이 성장하는데 있어서 다공성 표면은 매우 중요한 요소가 되는데, 상호 연결된 기공 구조에서는 골모세포가 기공 사이에 자리 잡게 되고, 기공 간 통로를 통해 성장할 수 있기 때문에 일반적인 거친 표면보다 골의 성장 반응이 뛰어난 것으로 보고되고 있다.11,12)
생체 불활성 소재의 표면 개질에 사용되는 대표적 생체활성 물질로는 인산칼슘(calcium phosphate)계 세라믹을 들 수 있는데, 인산칼슘계 세라믹스는 결정구조에 따라 골모세포를 활성화시켜 골 유착이 빠르게 일어나도록 돕는 역할을 하지만 골모세포와의 반응 후 흡수되기 때문에 임플란트 고정체의 주재료로 사용하기에는 한계가 있으며, 이에 따라 임플란트의 코팅 재료 및 골 이식재의 주요 성분으로 많이 사용되고 있다.19-21) 이 경우, 생체 적합성과 생체활성이 향상되며, 표면 젖음각이 작아 세포 부착 및 분화를 촉진시키는 것으로 알려져 있다.22) 인산칼슘계(calcium phosphate) 세라믹스 중 표면 개질에 가장 많이 사용되는 재료는 하이드록시아파타이트(hydroxyapatite, Ca5(PO4)3OH, 이하 HA로 표기함)와 삼인산칼슘(tricalcium phosphate, Ca3(PO4)2, 이하 TCP로 표기함)인데, 높은 생체활성과 우수한 생체 적합성으로 인해서 임플란트 이식 초기 골 결합 및 골 전도성이 크게 향상되는 것으로 알려져 있다.23,24) 인산칼슘계 세라믹스에 이어 최근에는 울라스토나이트(wollastonite, CaSiO3), 다이옵사이드(diopside, CaMgSi2O6), 포스터라이트(forsterite, MgSiO3) 등 실리케이트계 세라믹스가 인공골 등 생체 활성 소재로 많이 연구되고 있는데, 실리케이트 세라믹스는 생체 내에서 용해가 일어나 표면에 실리카 층을 형성하고, 형성된 실리카 표면층이 생체 용액 및 세포와의 반응(단백질 흡착, 세포 부착, 세포 분화)에 의한 새로운 아파타이트 입자의 생성과 석출을 유도하여 뼈와의 결합이 촉진시키는 것으로 보고되고 있다.25-27) 또한 하이드록시아파타이트와 울라스토나이트 세라믹스를 복합화시킬 경우, 하이드록시아파타이트의 우수한 생체물성에 더하여 취약한 기계적 물성을 울라스토나이트 세라믹스가 보완하는 것으로 보도된 바 있다.28,29)
본 연구에서는 낮은 생체활성을 나타내는 치과용 지르코니아 임플란트에 하이드록시아파타이트/포스터라이트 복합체 코팅을 수행하여 표면개질을 유도하고, 이러한 표면개질 공정이 골 형성 및 생체 활성 향상에 미치는 영향을 살펴보고자 하였다. 코팅공정으로는 코팅 동안 코팅 물질의 상이나 조성변화가 발생하지 않는 상온분사공정을 이용하였다.30) 코팅 공정에 적합한 입도 제어를 위해 분말의 형상 및 상 조성을 조절하였으며, 상온분사공정을 통해 형성된 코팅층의 표면 미세구조 및 상 변화를 분석하였다. 또한, SBF 용액 내 in vitro 시험을 통해서 코팅층의 용해 및 하이드록시아파타이트 석출을 분석하여 표면 개질된 지르코니아 기판의 생체 활성도 향상을 분석하고자 하였다.
2. 실험 방법
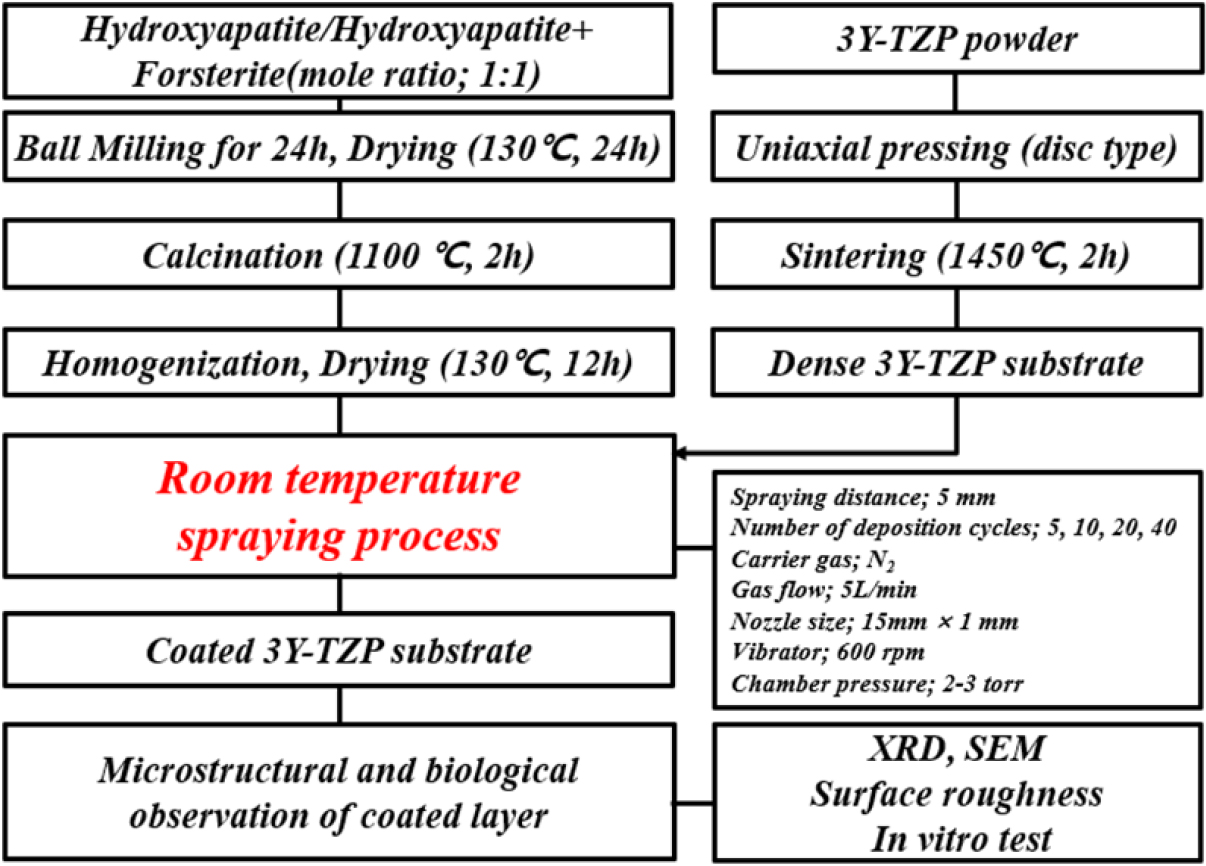
지르코니아 기판의 생체 활성도를 높이면서도 안정성을 확보하기 위하여 분말의 상온분사코팅 방법에 의하여 기판 표면에 생체활성 분말을 코팅시킨 후, 코팅층의 미세구조 및 생체활성도를 분석하였다. 코팅층 형성을 위한 출발 분말로는 하이드록시아파타이트 분말과 포스터라이트 분말을 1:1로 혼합하여 만든 복합체 분말을 사용하였으며, 이 분말을 상온에서 고압으로 분말을 분사시켜 지르코니아 기판 위에 코팅층을 형성한 다음, 물성을 측정하였다. 상온분사코팅에 적합한 분말의 입도를 제어하기 위해 출발 분말을 1,100 °C에서 2시간 하소하여 입자크기 증가 및 응집을 유도하였으며, 하소 분말의 균질화를 위해 알루미나 유발로 최종 분쇄하여 사용하였다.
코팅용 3Y-TZP 지르코니아 기판은 TZ-3Y 분말(Tosoh Co., Japan)을 일축가압 및 200 MPa의 정수압으로 성형한 후, 1,450 °C에서 2시간 소결하여 제작하였다. 코팅 공정에 사용된 상용 및 열처리 분말, 코팅용 지르코니아 기판을 주사전자현미경 및 원자현미경으로 관찰하여 분말 형상과 기판의 표면 물성을 각각 분석하였으며, 열처리 및 코팅 공정 동안 일어나는 물성 변화를 살펴보고자 하였다. 코팅용 분말의 경우, 보다 정밀한 특성 분석을 위하여 입도 분석으로 응집입자 크기의 변화를 살펴보았으며, X-선 회절 분석을 통하여 분말 및 기판의 상 조성을 분석하였다.
지르코니아 기판의 표면코팅은 상온분사공정을 사용하여 진행하였는데, 15 × 1 mm2 크기의 슬리트 노즐을 사용하였다. 노즐에서 기판 간 분무거리는 5 mm로 설정하였으며, 운반가스는 질소를 사용였는데, 유속은 5 L/min으로 제어하였다. 코팅층의 두께를 조절하기 위해 코팅 횟수를 5, 10, 20, 40회 진행하였고, 코팅 횟수가 코팅층의 두께 및 형상에 미치는 영향을 분석하였다. 코팅 조건은 이전 실험과 동일하게 진행하였으며,31,32) 코팅이 끝난 다음, 하이드록시아파타이트/포스터라이트 복합체 코팅층의 상조성을 분석하였고, 코팅층의 표면 및 수직단면 미세구조를 주사전자현미경으로 관찰하였다.
코팅층이 형성된 지르코니아 기판의 생체활성을 분석하기 위하여 pH 7.4의 생체유사용액(SBF) 내에서 in vitro 시험을 수행하였는데, 침적시간은 1일부터 7일 까지 변화시켜 진행하였다. 침전 시편은 코팅층의 두께가 가장 큰 40회 코팅 시편을 사용하였으며, 침적 후 일정 기간이 경과하면 밖으로 꺼내 증류수로 세척하였고, 건조를 거쳐 표면 조성과 미세구조 등을 차례로 분석하였다. 주사전자현미경 관찰을 통하여 하이드록시아파타이트/포스터라이트 복합체 코팅층의 용해 및 석출 현상을 고찰하였으며, XRD 상분석으로 조성 변화를 살펴보았다. 위에서 서술한 전반적인 실험 공정을 Fig. 1에 나타내었다.
3. 결과 및 고찰
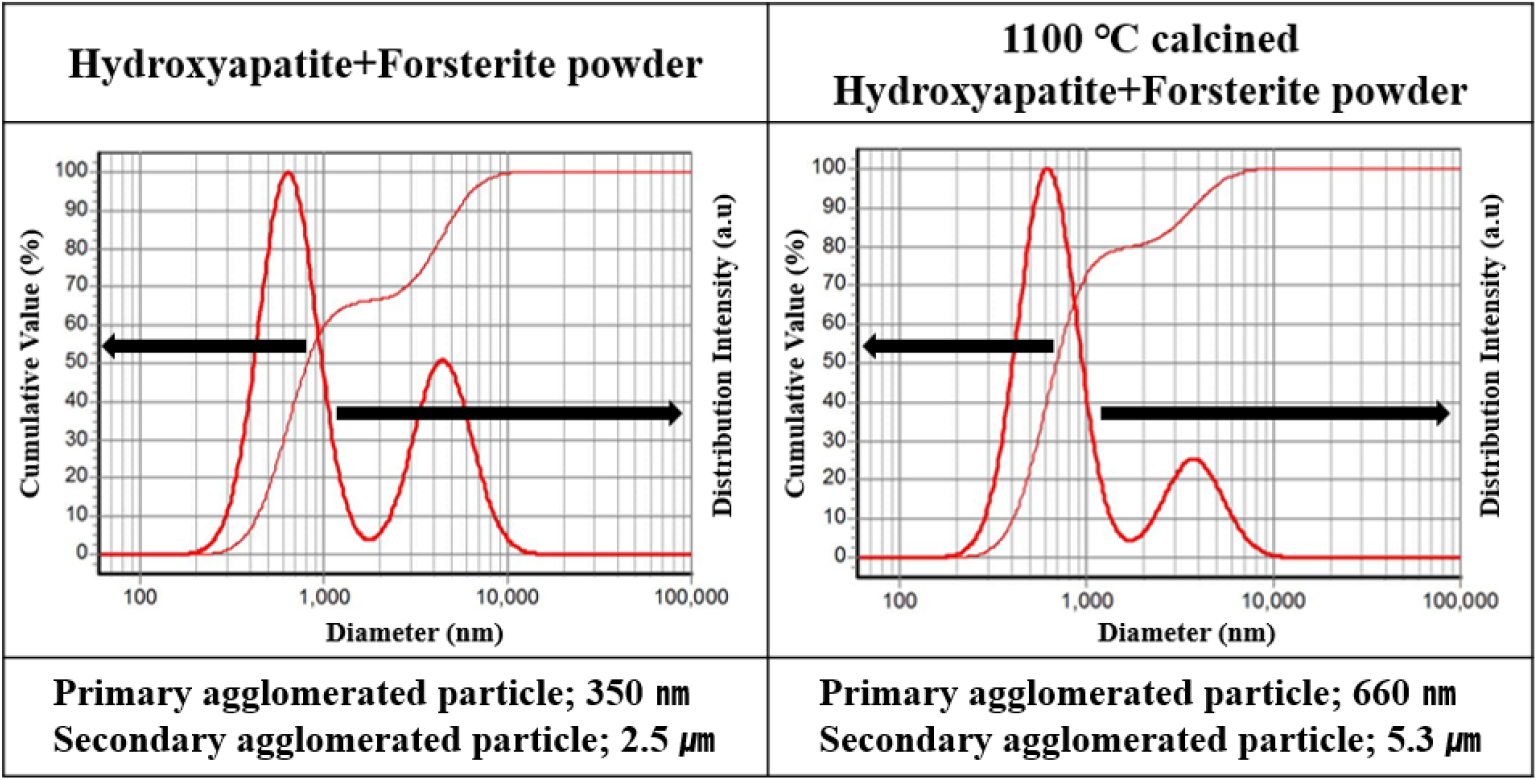
상용으로 구입한 출발 분말이 상온분사공정에 적합한 입도를 갖도록 하소 및 분쇄 공정을 수행하였다. 최종적으로 제조된 코팅용 하이드록시아파타이트/포스터라이트 복합체 분말의 입자 형상을 전자현미경으로 분석하여 Fig. 2에 각각 나타내었는데, 상용 구입 원료와 하소 후 분쇄된 분말의 형상을 비교했을 때, 1,100 °C로 2시간 하소된 분말의 입자크기가 증가하였으며, 볼밀 분쇄 과정을 통해 응집입자의 균질화가 진행되었음을 알 수 있었다. 보다 정확한 분석을 위해 각각의 분말에서 하소 전후로 입도 분석을 진행하였는데, 그 결과를 Fig. 3에 각각 나타내었다. 하이드록시아파타이트/포스터라이트 복합 분말에서는 하소 전 1차 및 2차 응집 입자크기가 각각 0.35µm, 2.5 µm였지만 하소 후 분쇄한 분말에서는 0.66 µm 및 5.3 µm로 크게 증가하였다. 아마도 상용으로 구입한 나노크기의 미립형 포스터라이트 입자가 하소 시 높은 표면 활성에 의하여 혼합 원료 내의 입성장, 응집입자 형성, 응집입자 성장에 큰 영향을 준 것으로 판단된다. 따라 하소 후 전체적으로 응집입자크기가 크게 증가하였는데, 미립 울라스토나이트의 영향으로 상대적으로 1차 응집이 촉진되어 1차 응집입자의 분율이 하소 전보다 높아진 것으로 판단된다.
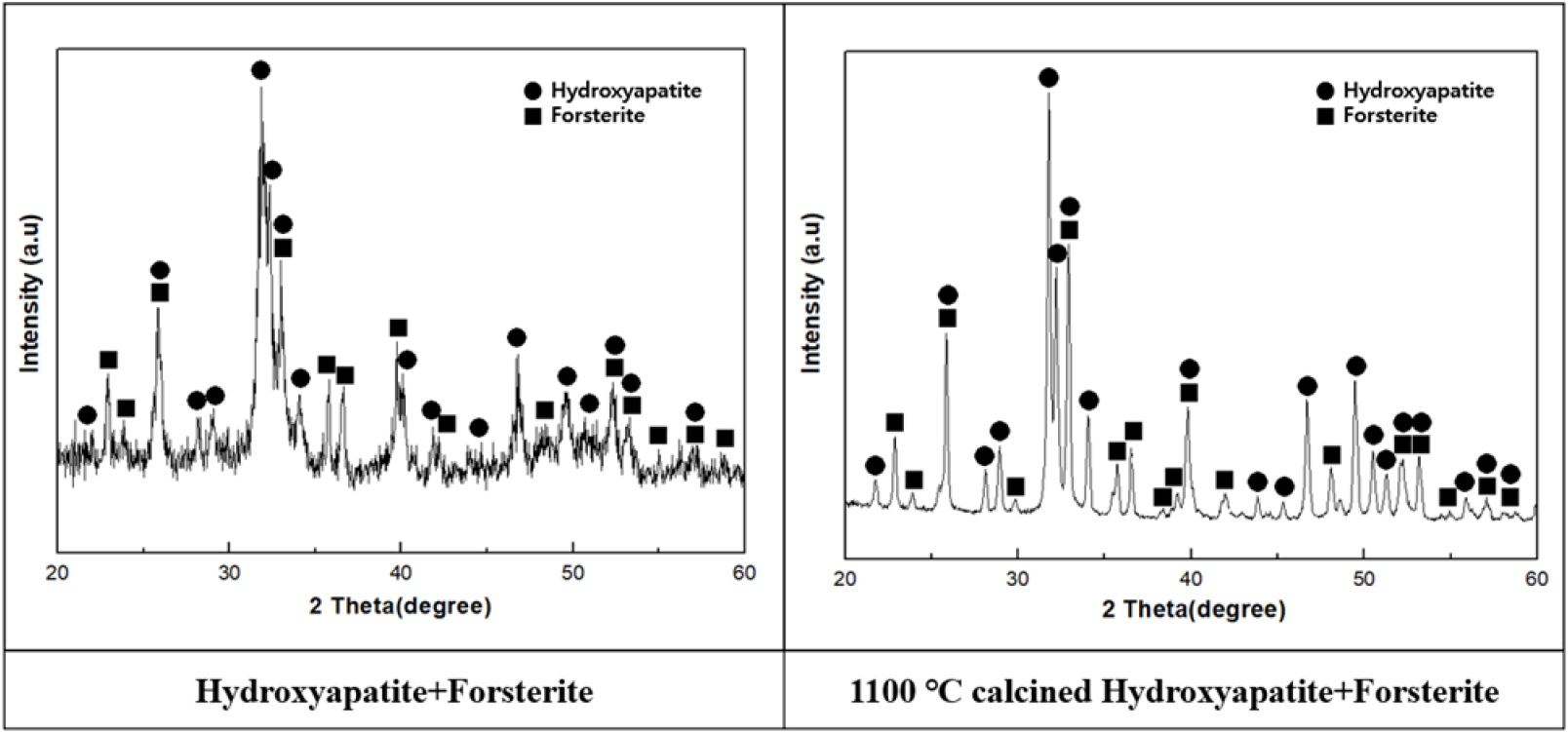
출발원료와 하소된 분말의 상 조성을 각각 XRD로 분석한 결과(Fig. 4), 열처리로 인한 상변화는 관찰되지 않았는데, 하이드록시아파타이트와 포스터라이트를 혼합한 복합체 분말 간에도 두 상간 뚜렷한 고용체 형성이나 화합물 형성 없이 초기 분말과 동일한 혼합 상태로 존재하였다.
소결된 코팅용 3Y-TZP 지르코니아 기판의 표면 미세구조 및 상 분석 결과를 Fig. 5에 나타내었는데, 지르코니아 입자는 약 320 nm 크기의 구형으로 대부분 균질한 상태를 나타내었다. 또한 소결 기판의 밀도를 측정한 결과, 약 6.04 g/cm3로 99 % 이상의 치밀도를 나타내었으며, 이는 전자현미경 미세구조 사진에서도 확인할 수 있다. 코팅층 형성에서 중요 인자인 기판의 표면 거칠기 값(Ra)는 원자현미경으로 분석한 결과 약 0.15 µm이었으며, 상조성은 XRD 분석 결과 모두 정방정상이었다. 이와 같은 소결 3Y-TZP 기판의 물성은 대체적으로 치과용 임플란트의 요구물성에 부합되는 것으로 분석되었다.
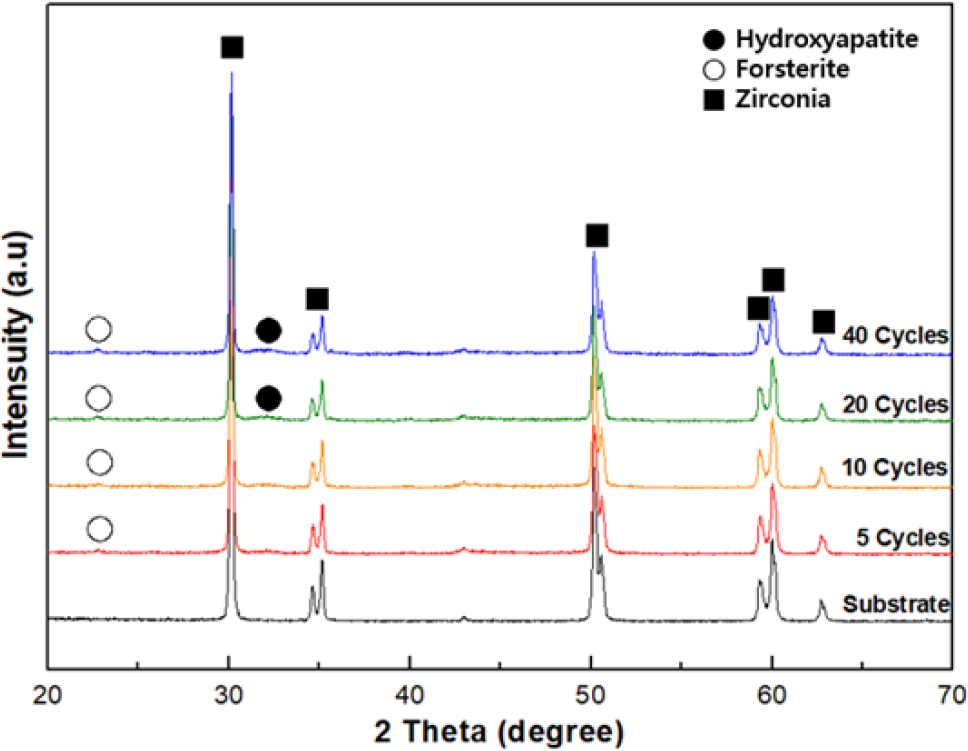
하이드록시아파타이트/포스터라이트 복합체 분말로 코팅한 표면에서 코팅횟수에 따른 코팅횟수에 다른 코팅층의 상 조성을 XRD로 분석하여 그 결과는 Fig. 6에 나타내었는데, 코팅층의 두께가 얇아 기판 상 지르코니아 피크가 주로 관찰되었다. 그러나 5회 이상 코팅된 시편에서는 피크 강도가 약하긴 하지만 포스터라이트 피크가 확인되었으며, 20회 이상 코팅된 시편의 경우 하이드록시아파타이트 피크와 포스터라이트 피크가 동시에 관찰되었다.
코팅 횟수에 따른 하이드록시아파타이트/포스터라이트 코팅층의 표면 및 수직 단면의 미세구조를 전자현미경으로 관찰한 결과(Fig. 7), 상온분사공정으로 지르코니아 기판 위에 형성된 하이드록시아파타이트/포스터라이트 코팅층은 기판 전체에 걸쳐 균질하고 치밀하게 부착되었으며, 코팅 횟수가 증가할수록 그물 모양의 미세구조 패턴이 코팅층 표면에서 뚜렷하게 관찰되었다. 코팅층의 두께는 코팅 횟수의 증가에 따라 점차 두껍게 형성되었는데, 코팅층 두께는 5회 코팅 시 1.7 µm에 머물렀지만 40회 코팅 시에는 10.1 µm 두께 까지 크게 증가하였다.
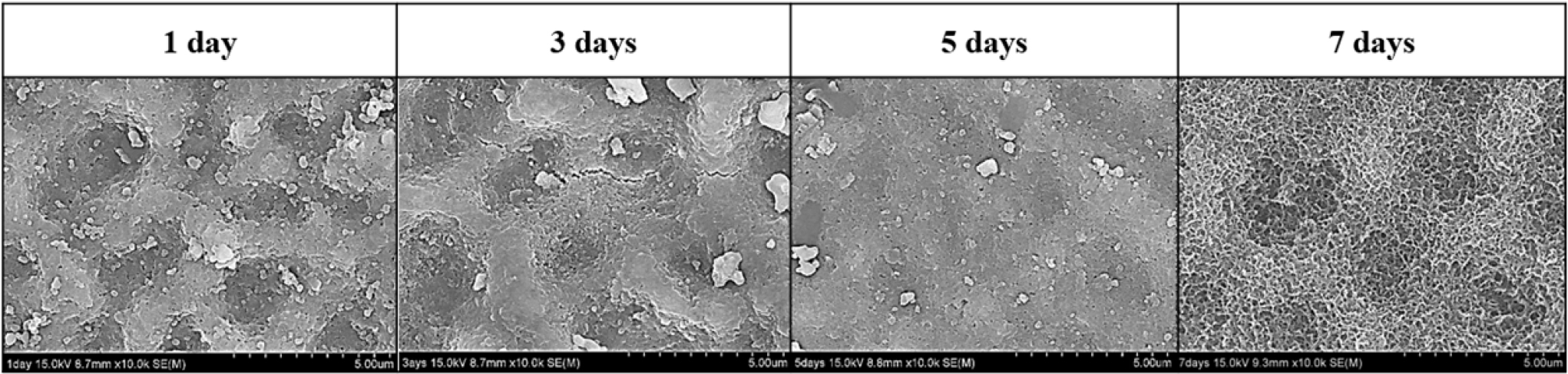
하이드록시아파타이트+포스터라이트 복합 분말로 가장 두껍게 코팅된 지르코니아 기판을 SBF 용액 내에 침적시켜 in vitro 시험을 수행하고, 이를 통하여 생체 물성을 평가하였는데, 침적시간의 경과에 따라 코팅층의 표면 미세구조가 Fig. 8에 나타낸 바와 같이 크게 변화하였다. 40회 코팅한 시편을 1~7일 동안 SBF 용액 내에 침적시켜 미세구조 변화를 분석한 결과, 3일이 경과한 침적 시편에서는 코팅층 표면이 용해되면서 균열이 다수 발생하였고, 7일 동안 침적시킨 시편에서는 새로운 하이드록시아파타이트 입자가 코팅층 표면에 다량 석출되어 부착됨을 확인하였다. 또한 7일이 경과한 시편에서는 코팅층 표면 전체가 석출된 하이드록시아파타이트 입자의 성장으로 인하여 모두 덮혀 있는 형상이 관찰되었다.
SBF 용액 내에서 코팅층 표면의 용해와 새로운 하이드록시아파타이트 입자의 석출이 짧은 시간 내에 원활이 진행되는 것으로 미루어 상온분사공정으로 표면개질한 하이드록시아파타이트/포스터라이트 복합체 코팅층은 지르코니아 기판에 비하여 높은 생체활성을 나타내는 것으로 분석되었으며, 표면 코팅이 지르코니아 기판의 생체활성도를 크게 향상시키는 것으로 평가되었다.
4. 결 론
하소 및 분쇄 공정을 통하여 코팅에 적합한 하이드록시아파타이트/포스터라이트 복합체 코팅 분말을 각각 제조하였으며, 이러한 분말을 출발원료로 하여 상온분사공정으로 지르코니아 기판을 표면개질한 결과 다음의 결론을 도출하였다.
상온분사공정으로 3Y-TZP 기판에 접착력이 우수한 하이드록시아파타이트/포스터라이트 복합체 코팅층을 형성시켰는데, 코팅층의 미세구조, 상분석, in vitro 생체 물성을 분석한 결과, 조밀하고 균질한 코팅층이 형성되었고, 코팅층의 미세구조 및 물성은 분말 조성, 증착 횟수와 하소 온도에 의존하였다. 또한 지르코니아 기판 위에 형성된 하이드록시아파타이트/포스터라이트 코팅층의 생체활성은 지르코니아 기판의 생체활성에 비하여 크게 향상되는 것으로 확인되었는데, 코팅 횟수가 증가할수록 표면에 부착력이 우수한 코팅층이 형성되었고, 표면에는 그물 모양의 미세구조 패턴이 형성되었다. 하이드록시아파타이트/포스터라이트 복합체 코팅층을 SBF 용액 내에 침적시켜 in vitro 시험을 수행한 결과, 하이드록시아파타이트/포스터라이트 복합체 코팅층에서는 침적 후 7일 이상 경과한 시편의 표면에서 새로운 형태의 미세한 하이드록시아파타이트 입자 석출이 관찰되었다. 결과적으로 생체 불활성인 지르코니아 기판 표면에 하이드록시아파타이트/포스터라이트 복합체의 생체활성 물질을코팅할 경우, 코팅층의 표면 용해 및 하이드록시아파타이트 입자의 재석출에 의하여 생체활성이 증가함을 확인하였다.